Búsqueda Simple
Búsqueda Completa
Taxonómica
Anatomía
+ Teoría
Patología
Aleatorio Principio Activo/ComercialFármacos o Drogas Más Visitadas
Levomepromazina

707358 visitas
Desvenlafaxina

273489 visitas
Clobenzorex
271956 visitas
Quetiapina

239068 visitas
Acepromazina
208541 visitas
Últimos comentarios
![]()
CLASIFICACIÓN DE ANTIDEPRESIVOS

Nombre: Pirlindol
Nombre Comercial:
Foto: 
Fórmula:
Vendido en Rusia
Fármaco consultado 31865 veces
Tricíclicos o Clásicos (ADT) en inglés (TCA)
Antidepresivos Tricíclicos:
Estructura y Farmacodinamia
Los antidepresivos tricíclicos clásicos estan constituidos por un anillo central con siete elementos y un nitrógeno terminal que contiene tres elementos (aminas terciarias). El mecanismo de acción de los ADT todavía es incierto. Clásicamente, se pensó que los ADT ejercían su acción al inhibir la recaptación de monoaminas hacia el terminal presináptico, con lo cual aumentaban su concentración en la sinapsis (basado en la teoría monoaminérgica de las depresiones). Mientras que las acciones bioquímicas de los antidepresivos ocurren casi inmediatamente tras su administración, su efecto terapéutico no se aprecia hasta que no han transcurrido 2-4 semanas de tratamiento. Este tiempo de latencia podría explicarse por la reciente teoría receptológica (más aceptada en la actualidad), que indica que la administración continuada de antidepresivos produce una hiposensibilización de receptores beta postsinápticos y alfa-2 presinápticos, una hipersensibilidad de los alfa-1 presinápticos y una posible subsensibilidad de los receptores serotoninérgicos.
Tampoco se debe olvidar que los antidepresivos cíclicos tienen un buen grado de toxicidad.
Teoría y acción de los antidepresivos
Aunque los IMAO, antidepresivos tricíclicos y los ISRS aumentan los niveles de serotonina, otros impiden a la serotonina la unión a los receptores 5-HT 2A, lo que sugiere que es demasiado simplista decir que la serotonina es una hormona de la felicidad. De hecho, cuando los antidepresivos antiguos se acumulan en el torrente sanguíneo y el nivel de serotonina es mayor, es común que el paciente se siente peor durante las primeras semanas de tratamiento.
Una explicación de esto es que los receptores 5-HT2A han evolucionado como una señal de saturación (personas que utilizan antagonistas de 5-HT 2A a menudo tienen aumento de peso), induce a los animales para detener la búsqueda de alimentos, un compañero, etc, y para empezar a buscar a los depredadores. En una situación de amenaza es beneficioso para el animal no sentir hambre, incluso si tiene que comer. La estimulación de los receptores 5-HT2A lo va a lograr. Pero si la amenaza es de larga duración el animal necesita empezar a comer y aparearse de nuevo - el hecho de que sobrevive muestra que la amenaza no era tan peligroso como el animal siente. Así que el número de receptores 5-HT2A disminuye a través de un proceso conocido como regulación a la baja (downregulation) y el animal vuelve a su comportamiento normal. Esto sugiere que hay dos maneras de aliviar la ansiedad en los seres humanos con fármacos serotoninérgicos: al bloquear la estimulación de los receptores 5-HT 2A o por sobreestimulación hasta que disminuyan a través de la tolerancia.
La estimulación o el bloqueo de diversos receptores en una neurona afecta a su expresión genética. Los resultados recientes han demostrado esa neurogénesis, y por lo tanto, los cambios en la morfogénesis del cerebro, median los efectos de los fármacos antidepresivos.
Otra hipótesis es que los antidepresivos pueden tener algunos efectos a largo plazo debido a la promoción de la neurogénesis en el hipocampo, un efecto que se encuentra en los ratones. La investigación de otros animales sugiere que los antidepresivos pueden afectar la expresión de genes en las células cerebrales, influyendo en los "genes reloj".
Otras investigaciones sugieren que la aparición tardía de efectos clínicos de los antidepresivos indica la participación de cambios de adaptación por los efectos antidepresivos. Estudios realizados en roedores han mostrado regulación al alza (upregulation) del 3, 5-monofosfato de adenosina cíclico (AMPc), inducido por diferentes tipos de tratamiento crónico, pero no del tratamiento antidepresivo agudo, como los inhibidores de la recaptación de serotonina y noradrenalina, los inhibidores de la monoaminooxidasa, antidepresivos tricíclicos, litio y terapia electroconvulsiva. AMPc es sintetizado a partir de adenosina 5-trifosfato (ATP) por la adenilato ciclasa y se metaboliza por las fosfodiesterasas de nucleótidos cíclicos (PDEs). Los datos también sugieren que los antidepresivos son capaces de modular la plasticidad neural en la administración a largo plazo.
Una teoría sobre la causa de la depresión es que se caracteriza por un eje hiperactivo hipotalámico-pituitario-adrenal (eje HPA) que se asemeja a la neuro-endocrina (cortisol) como respuesta al estrés. Estas alteraciones del eje HPA participan en el desarrollo de síntomas depresivos, y los antidepresivos sirven para regular la función del eje HPA.
***Anti-inflamatorios e inmunomodulación
Estudios recientes muestran que procesos de citoquinas pro-inflamatorios, tienen lugar durante la depresión clínica, la manía y el trastorno bipolar, y es posible que los síntomas de estas afecciones son atenuados por el efecto farmacológico de los antidepresivos sobre el sistema inmunitario.
Los estudios también muestran que la secreción crónica de las hormonas del estrés como consecuencia de la enfermedad, incluyendo infecciones somáticas o síndromes autoinmunes, pueden reducir el efecto de los neurotransmisores y otros receptores en el cerebro a través de reacciones pro-inflamatorias mediadas por citoquinas, lo cual lleva a la desregulación de neurohormonas. ISRS, IRSN y antidepresivos tricíclicos actúan sobre la serotonina, la noradrenalina y receptores de la dopamina se han demostrado ser inmunomoduladores y antiinflamatorios contra los procesos de las citoquinas pro-inflamatorias, específicamente en la regulación de la interferón-gamma (IFN-gamma) y La interleucina-10 (IL-10), así como el TNF-alfa y la interleucina-6 (IL-6). Los antidepresivos también han demostrado suprimir la regulación al alza TH1.
Los antidepresivos, específicamente los ATC y los IRSN (o una combinación de ISRS-NRI), también han mostrado propiedades analgésicas.
Estos estudios justifican una investigación de los antidepresivos para el uso en enfermedades psiquiátricas y no psiquiátricas, y que un enfoque psico-neuroinmunológico puede ser necesario para la farmacoterapia óptima. los antidepresivos futuros pueden centrarse específicamente en el sistema inmunológico ya sea por bloqueo de las acciones de citoquinas pro-inflamatorias o el aumento de la producción de citoquinas antiinflamatorias.
Fuente:
· Bloquean la recaptación de aminas neurotransmisoras en forma no selectiva (incrementan las catecolaminas como serotonina y noradrenalina); pero después de un tratamiento prolongado, las concentraciones de las aminas retornan paulatinamente a la normalidad y se producen una disminución en la sensibilidad y el número de receptores a1, a2, b y 5-HT2 (Potter, 1984) .
· Bloquean los receptores muscarínicos (M1), histaminérgicos (H1 más que H2), a1-adrenérgicos y dopaminérgicos (D2) responsables de los efectos adversos : constipación, visión borrosa y boca seca (M1) ; ganancia de peso y somnolencia (H1) ; mareo, hipotensión y somnolencia (a1) y leves efectos extrapiramidales (D2) (Richelson, 1982) (ver sección de efectos adversos más adelante).
· Inhiben los canales de sodio y la propagación del impulso nervioso a dosis elevadas (concentraciones 10 veces más elevadas que las terapéuticas). A este efecto se le atribuyen las arritmias cardíacas potencialmente fatales, al igual que sus efectos analgésicos en neuropatías periféricas (Halper & Mann, 1988 ; Stahl, 1998). La magnitud de los trastornos de conducción depende de la concentración del ADT a nivel plasmático y en el músculo cardíaco (Petit et al., 1977). Los pacientes con enfermedad cardíaca, particularmente alteraciones de la conducción, pueden beneficiarse de un esquema de dosificación con varias tomas al día para disminuir la magnitud de la Cmáx. y las consecuencias a nivel cardíaco (Preskorn, 1993).
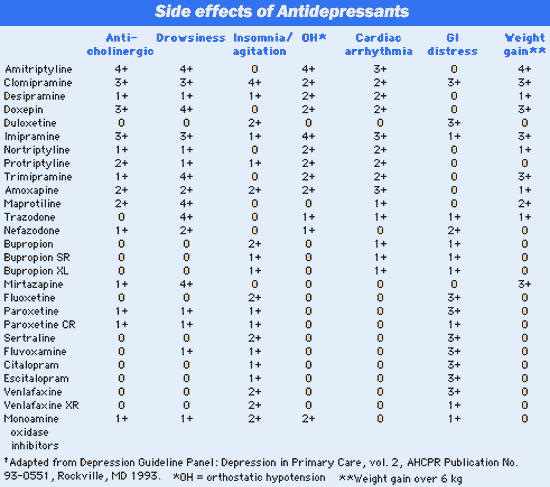
EFECTOS ADVERSOS Y TOXICIDAD
La mayoría de efectos secundarios de los tricíclicos se deben a su acción farmacológica anticolinérgica, antihistamínica y antiadrenérgica. Los antidepresivos de segunda generación tienen menos efectos anticolinérgicos y cardiotóxicos, por lo que son mejor tolerados, aunque tampoco están exentos de efectos adversos, así la maprotilina puede provocar convulsiones, se han descrito discrasias sanguíneas con la mianserina, eyaculación dolorosa y efectos extrapiramidales con la amoxapina y priapismo e irritabilidad cardíaca con la trazodona.
HETEROCÍCLICOS
Heterocíclicos: PirlindolAlgunos agentes heterocíciclos, como la maprotilina, o bicíclicos, como la mianserina, aparecieron años después de los primeros tricíclicos, y presentan un efecto anticolinérgico más débil, aunque su mecanismo de acción y características generales son similares a las de los tricíclicos clásicos
ANTIDEPRESIVOS HETEROCICLICOS
CLASIFICACION Y ESTRUCTURA QUIMICA
Las primeras clasificaciones de los antidepresivos tricíclicos (ADT) se basaban en su efecto clínico, actualmente se pueden clasificar los antidepresivos heterocíclicos en: Típicos y atípicos, según si sus características químicas son similares o no a las de los antidepresivos clásicos, y De 1.ª y 2.ª generación, incluyéndose entre estos últimos aquellos introducidos en los últimos años, sin estructura tricíclica (aminas secundarias), con selectividad de acción sobre sistemas monoaminérgicos y con menores efectos secundarios anticolinérgicos y cardiotóxicos.
Efectos secundarios de los heterocíclicos
Anticolinérgicos: Boca seca, estreñimiento, visión borrosa, exacerbación de glaucoma de ángulo estrecho, retención urinaria, alteraciones cognitivas, taquicardia, empeoramiento de discinesias tardías.
Antihistamínicos: Sedación, caídas, alteración cognitiva, estados confusionales.
Antiadrenérgicos: Hipotensión postural, vértigo, alteraciones sexuales (impotencia, retraso en la eyaculación, priapismo asociado al uso de trazodona).
Antiserotoninérgicos: Aumento de peso, mayor apetencia por los dulces.
Otros: Arritmias cardíacas por efecto quinidin-like. Temblor, sudoración, mioclonias, convulsiones, síndrome de secreción inadecuada de ADH.
La intoxicación aguda por sobredosis de tricíclicos y tetracíclicos es muy grave. El cuadro clínico comienza con efectos anticolinérgicos pasando a arritmias cardíacas, hipotensión, alteraciones neurológicas (agitación, delirium, rigidez muscular, síntomas extrapiramidales, convulsiones y coma) y depresión respiratoria. El tratamiento consiste en lavado gástrico, carbón activado y medidas de sostén. No se recomienda el uso sistemático de fisostigmina para revertir los síntomas anticolinérgicos.
Fuentes:
Antidepresivos Psicolépticos:
Asociación de antidepresivos con psicolépticos, antipsicóticos o ansiolíticos
Antidepresivos + antipsicóticos:
Antidepresivos + ansiolíticos:
Precursores de la Serotonina:
Precursor fisiológico de la serotonina. El oxitriptan (L-5-hidroxitriptófano) se transforma en serotonina tras atravesar la barrera hematoencefálica, aumentando de esta forma los niveles cerebrales de serotonina.
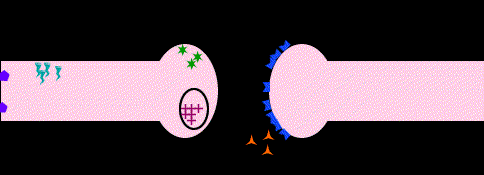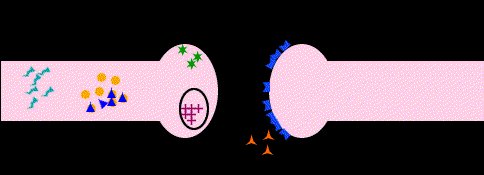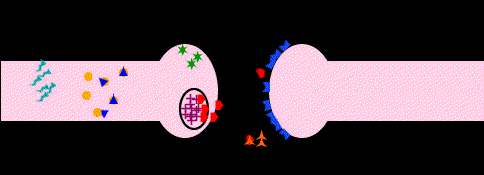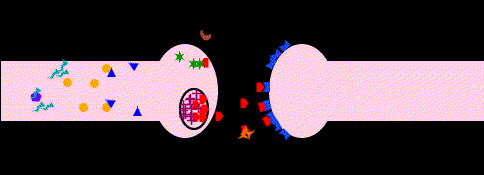
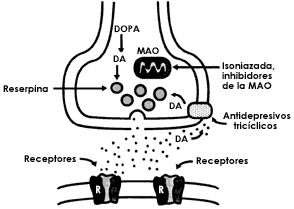
Una vez liberada una catecolamina, el principal mecanismo de desactivación es la recaptación. En la recaptación participa activamente la membrana presináptica con un mecanismo similar al de la bomba de Na+, que se denomina bomba de amina. Es en este fenómeno donde los fármacos tricíclicos presentan su actividad inhibiendo la recaptación, por lo que su efecto consiste claramente en una potenciación de las catecolaminas; de ahí se deriva el valor terapéutico de los antidepresivos tricíclicos. La acción enzimática, aunque minoritaria con respecto a la recaptación, también constituye una parte importante en la inactivación de las catecolaminas. Los sistemas enzimáticos implicados son dos, la monoaminooxidasa (MAO) y catecol-oxi-metil-transferasa (COMT).
Estos sistemas actúan de modo sucesivo y oxidan el grupo amino e incorporan un grupo metilo respectivamente. Así, la inhibición específica de los sistemas enzimáticos, principalmente de la MAO, da lugar a un grupo denominado inhibidores de la MAO (IMAOs), como la tranilcipromina, la clorgilina, el deprenilo, la pargilina y otros. Lógicamente, su acción terapéutica es antidepresiva al aumentar la potencia de acción de las catecolaminas. Sin embargo, los efectos secundarios, particularmente la toxicidad hepática y la hipertensión, han relegado su uso aunque actualmente se investiga una nueva generación de IMAOS de corta duración y sobre todo de reversibilidad en su efecto enzimático como la meclobemida, que no presenta hepatotoxicidad y que reconduce el uso clínico de estos antidepresivos.
Sinapsis noradregérgica. La norepinefrina (noradrenalina) activa la neurona postsináptica y después, la COMT (catecoloximetiltransferasa) transforma la norepinefrina en normetanefrina. Además es recaptada por la neurona presináptica. Cuando se libera la Norepinefrina: Actúa sobre el receptor postsináptico. Actúa sobre el receptor presináptico (ponen en marcha un mecanismo feed-back negativo y frena la liberación de nueva norepinefrina). La COMT degradaría la norepinefrina. La MAO (monoaminooxidasa) rompe la norepinefrina que se libera en las vesículas presinápticas. Cuando se libera hay más norepinefrina. Los inhibidores de MAO son los IMAO.
Fuente:
La monoamiooxidasa ( MAO)
Es una enzima distribuida por todo el cuerpo, en el interior de las células, cuya función es inactivar aminas.
Hay dos formas principales de MAO, la MAO-A que destruye la noradrenalina y la serotonina; y la MAO-B con poca afinidad por esas dos sustancias.
Las dos isoenzimas metabolizan a la dopamina.
Los IMAOs inhiben la acción catalizadora de la MAO. Conviene aclarar quela mayoría de los IMAOs se les llama irreversibles porque ejercen una acción inhibitoria duradera ( de unas dos semanas ) sobre la MAO.
Estos fármacos son tan efectivos como los cíclicos para el tratamiento de la depresión mayor. Su uso se ve complicado fundamentalmente por la interacción con la tiramina, una sustancia presente en una larga lista de alimentos.
Los IMAOs se deben considerar de primera elección en la depresión con una marcada ansiedad
FarmacodinamiaLa acción de estos fármacos se produce por inhibición de la MAO a nivel mitocondrial, lo cual provoca un aumento de neurotransmisores en el espacio sináptico. Mientras los efectos bioquímicos ocurren a los pocos días de iniciado el tratamiento, el efecto terapéutico se demora entre 10 y 14 días, coincidiendo con la hiposensibilización de receptores beta postsinápticos y alfa-2 post y presinápticos. El máximo efecto antidepresivo requiere una inhibición mayor o igual al 80% de la MAO plaquetaria, que se usa como marcador de la actividad de la MAO cerebral.
IMAO:
(Inhibidores de la Monoaminoxidasa A y B)
IMAO-B:
(Inhibidor de la Monoaminoxidasa B)
Ver Antiparkinsonianos
La inhibición de la destrucción de neurotransmisor, por lo general a causa de inhibir la actividad de la enzima denominada monoaminooxidasa, que interviene con un papel primordial en la desintegración de los principales neurotransmisores. Se incluyen aquí las sustancias conocidas como IMAO (inhibidores de la monoaminooxidasa)
La utilización de los IMAO se ha mantenido muy restringida porque su efecto clínico es inconstante y difícil de controlar y además porque su administración encierra ciertos riesgos, que únicamente pueden soslayarse evitando su asociación con algunos productos de extenso consumo (queso, habas, vinos, café) y con diversos fármacos antidepresivos. Si no se respeta esta incompatibilidad puede aparecer el "efecto queso", en forma de una crisis aguda de hipertensión arterial con riesgo de muerte, provocada por la acumulación de tiramina. Entre la administración de un IMAO y un antidepresivo de otra familia debe interponerse un intervalo por lo general de dos semanas para evitar que se produzcan interacciones peligrosas entre ambos.
Los nuevos fármacos IMAO actúan sólo sobre una fracción de la enzima MAO, por lo que se hallan libres del riesgo de provocar una crisis hipertensora. Pero la eficacia ha descendido en ellos casi en la misma medida que su seguridad resulta elevada. Los neurotransmisores sobre los que actúan los antidepresivos son la noradrenalina o norepinefrina (NA), la dopamina (DA, precursora de la noradrenalina), la serotonina o 5-hidroxitriptamina (5HT) y la acetilcolina (ACH). Recordemos que la hiperactividad colinérgica se asocia con la depresión endógena y que la administración de agonistas (estimulantes) colinérgicos implica la aparición de sintomatología depresiva. Sobre la acetilcolina ejercen una acción antagónica importante varios antidepresivos clásicos, los denominados antidepresivos tricíclicos, mediante el bloqueo de los receptores postsinápticos colinérgicos muscarínicos. Esta acción representa a la vez un factor terapéutico, que permite a estos productos lograr efectos especialmente eficaces frente a las depresiones más rebeldes, y una desventaja, al ser una fuente de efectos secundarios indeseables (boca seca, visión borrosa, estreñimiento, retención de orina).
(Reversibles Inhibidores de la Recaptación de la MAO A)
Los RIMA son antidepresivos cuyo mecanismo de acción consiste en inhibir la enzima MAO de tipo A. A diferencia de los IMAO clásicos, la inhibición se ejerce sólo sobre la MAO tipo A y, además, la inhibición de la enzima es reversible, con lo que se reducen de forma importante los riesgos de interacción con otros fármacos o con alimentos ricos en tiramina. Tampoco es necesario mantener un intervalo sin tratamiento si se decide cambiar un RIMA por un tricíclico o un ISRS, o viceversa.
Efectos adversos de los IMAOS
Sobre el Sistema Nervioso.
Excitabilidad. Agitación. Vértigo. Disartria. Psicosis tóxica (en ancianos o patología orgánica cerebral).
Hipertonía muscular. Hiperreflexia. Temblores. Mioclonias. Neuropatías periféricas (mejoran con la administracion de vit B6).
Sobre el SN vegetativo.
Aumento de apetito.Aumento de peso. Disminución de la libido. Impotencia. Hipotensión ortostática. Crisis hipertensivas (por transgresiones dietéticas o farmacológicas).
Sobre el sistema digestivo.
Hepatotoxicidad (más evidente en acetiladores lentos). Irritación gástrica.
Otros.
Crisis hipertérmicas (por interacción medicamentosa). Alteraciones hematológicas. Reacciones cutáneas. Edemas maleolares.
Bebidas alcohólicas (en especial cerveza y vino tinto). Habas. Quesos fermentados. Hígado. Conservas (especialmente escabeches, ahumados y adobos). Arenques y caviar. Paté de hígado y foi-gras. Embutidos fermentados. Plátanos. Chocolate. Concentrados de carne. Yogurt Café, té. Carne de caza. Frutos secos.
Fuente
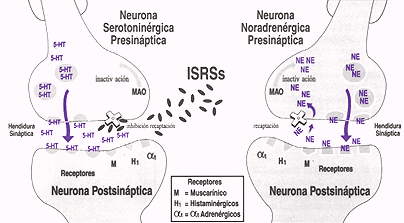
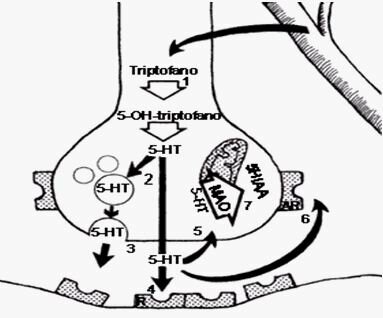
GRÁFICO: INHIBIDORES DE LA RECAPTACIÓN DE LA SEROTONINA
Como su nombre indica, los inhibidores selectivos de la recaptación de serotonina (ISRS) ejercen su acción antidepresiva inhibiendo la recaptación de serotonina hacia la neurona presináptica, con lo que aumenta la disponibilidad de este neurotransmisor en la hendidura sináptica.
En la síntesis de la Serotonina, que se lleva a cabo en un proceso de doble paso, intervienen dos enzimas: la Triptofano-hidroxilasa, que cataliza la conversión del Triptofano en 5-hidroxitriptofano; y la DOPA-descarboxilasa, que convierte el compuesto anterior en Serotonina. La biodegradación de la Serotonina, se lleva a cabo tanto a nivel intracelular como en la hendidura sináptica,, dando origen a su principal metabolito inactivo, el äcido 5-hidroxi-indolacético, por la acción enzimática de la MAO. Una vía alternativa que cobra gran importancia en la fisiopatología de las psicosis, es la síntesis de quinureínas a partir de la Serotonina y sus derivados; la cual, en casos patológicos, puede llevar a acumulación de compuestos resultantes de procesos de hipermetilación o hipodesmetilación, de fundamental importancia en la sintomatología psicótica. Otro metabolito de importancia es el Ácido 5-OH-3-metilindol, producto de la metilación del ácido 5-hidroxi-indolacético, cuya aparición en niveles significativos podría correlacionarse con sintomatología de base epiléptica.

La combinación del grupo hidroxilo en la posición 5 del núcleo indol y una amina nitrogenada primaria actuando como aceptador de un protón del pH fisiológico, hace de la 5-HT una sustancia hidrofílica. Como tal, no traspasa la barrera hematoencefálica fácilmente. Así, su descubrimiento en el cerebro en 1953 por Twarog y Page indicó que la 5-HT estaba siendo sintetizada en el cerebro. La observación casi simultanea de que la droga psicodélica Dietilamida del Ácido Lisérgico (LSD) antagoniza una respuesta producida por 5-HT (aún cuando la respuesta fuera contracción del músculo liso gastrointestinal) confirmó la idea de que la 5-HT era un producto de nuestro cerebro y tiene importantes efectos conductuales.
No todas las células que contienen 5-HT, lo sintetizan. Las plaquetas no sintetizan 5-HT; acumula la 5-HT del plasma por un mecanismo de transporte activo que se encuentra en la membrana de plaquetas. El paso inicial en la síntesis de serotonina es el transporte facilitado del aminoácido L-triptófano de la sangre hasta el cerebro. Otros aminoácidos neutros (fenilalanina, leucina, metionina) son transportados dentro del cerebro por el mismo mensajero.
Fuente:
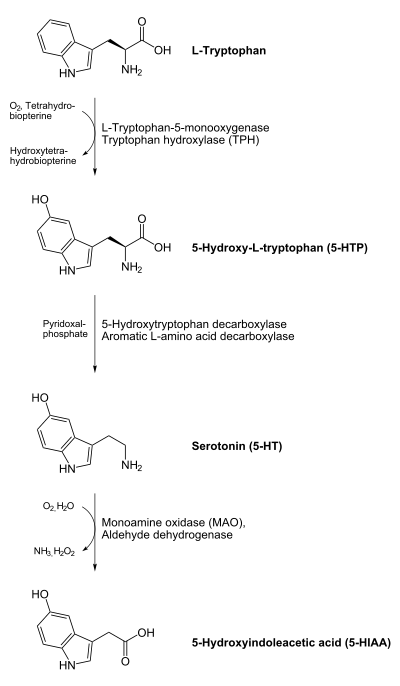
¿Cómo se produce la transmisión nerviosa serotoninérgica?
Trece de los catorce receptores de serotonina, al igual que los receptores de dopamina, están ligados a proteínas G). Y como todos los receptores de este tipo comparten la misma estructura, contando con 7 dominios proteínicos transmembrana, una terminación amínica extracelular y una terminación carboxilo intracelular.
El único receptor con estructura diferente es el 5HT3 que está ligado a un canal iónico no selectivo para sodio y potasio. Los receptores 5HT3 se localizan en el sistema nervioso central y periférico, teniendo mayores concentraciones en el área postrema, la corteza frontal y el hipocampo. Se cree que su papel en el tratamiento con antipsicóticos atípicos está dado por modulación de la liberación de dopamina, acetilcolina y GABA (del inglés, g-Aminobutyric acid).
La familia de receptores 5HT1 consta de 5 diferentes subtipos: 5HT1A, 5HT1B, 5HT1D, 5HT1E y 5HT1F.
Los receptores 5HT1A están implicados en la generación de ansiedad, la buspirona, que es un agonista parcial, tiene propiedades ansiolíticas. Se encuentran principalmente en estructuras límbicas como el hipocampo, área septal, tálamo, y en el rafé dorsal donde actúan como autorreceptores.
Los receptores 5HT1D se encuentran ampliamente distribuidos a través del encéfalo, están ligados a una proteína G inhibitoria. Estos receptores son el lugar de acción de múltiples fármacos como sumatriptán, yohimbina y algunos antipsicóticos atípicos como clozapina y ziprasidona. Su importancia clínica no es clara aún, se cree que juegan un rol importante en la génesis de ansiedad y síntomas depresivos.
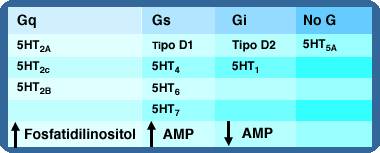
La familia de receptores 5HT2 está conformada por 3 subtipos de receptores ligados a proteína Gq, que estimulan el metabolismo de .
Un fosfoinosítido, inositol fosfato o simplemente inosítido, es un fosfolípido que contiene en su estructura uno o más inositoles modificados por adición de uno o más grupos fosfato. Poseen especial relevancia en biología celular puesto que actúan como segundos mensajeros en la transducción de señal de las células. Los fosfoinosítidos más importantes son los del grupo fosfatidilinositol bifosfato.
Cuando determinados ligandos se unen a receptores de la membrana, el fosfatidilinositol 4,5-bifosfato es escindido por una fosfatidasa en que provoca la liberación de Ca2+, y 1,2-diacilglicerol que activa la proteína quinasa C.El es uno de los componentes fosfolipídicos de la membrana celular asi como de la membrana de organelos intracelulares, aunque se encuentra en muy bajos niveles. Es una molécula que participa en la comunicación celular promoviendo cambios dentro de la célula. La producción de PI(3,5)P2 en las membranas celulares internas por la cinasa lipídica PIKyve hace que se recluten proteínas de importancia para la regulación del tráfico de señales intracelulares. Se ha sugerido para fines de 2007 que la PI(3,5)P2 desempeñe un papel importante en la supervivencia de neuronas, siendo que la reducción de sus concentraciones causa neurodegeneración del cerebro. Puede que esté asociado en la formación de vacuolas intracelulares.
Los receptores 5HT2A se han implicado en la producción de síntomas positivos de la esquizofrenia ante la observación de los síntomas psicóticos generados por moléculas agonistas como el ácido lisérgico, y la eficacia antipsicótica de antagonistas de gran afinidad como la clozapina, la risperidona y la olanzapina Se cree su bloqueo no solamente ejerce un efecto antipsicótico, sino que también media la disminución de efectos secundarios del bloqueo de dopamina. Estos receptores se ubican principalmente en la corteza, el hipotálamo, y el hipocampo.
Los receptores 5HT2c parecen jugar un rol importante en le génesis de la esquizofrenia, pues la administración de fármacos agonistas agrava la sintomatología de los pacientes esquizofrénicos. Muchos antipsicóticos atípicos bloquean estos receptores, pero no se ha demostrado relación entre está interacción y las características de atipicidad.
Los receptores 5HT4, 5HT6 y 5HT7 están ligados a una proteína G estimulante (Gs). Varios fármacos antipsicóticos se unen a receptores 5HT6 y 5HT7, pero no está claro su mecanismo de acción, se cree que el bloqueo de receptores 5HT6 produce mejoría de los déficits de memoria y ansiedad, mientras los 5HT7 están asociados a problemas afectivos y de aprendizaje.
Fuentes:
- (recomendable)
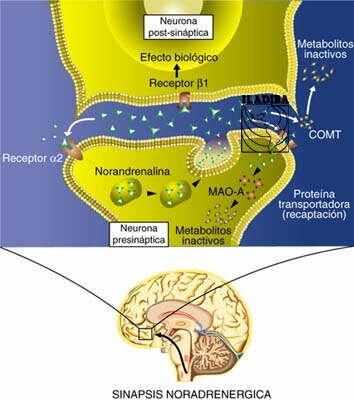
Figura 2. Los circuitos noradrenérgicos nacen en el locus coeruleus
y terminan en diferentes estructuras cerebrales. Desde el punto de
vista molecular, se reconocen varios receptores presinápticos y
post-sinápticos, así como mecanismos de recaptación activa y
metabolismo enzimático. Los sistemas serotoninérgicos originados
en el núcleo dorsal del rafé presenta una organización similar
Las neuronas del locus coeruleus (ubicado en la región dorsolateral del puente) sintetizan noradrenalina y envían proyecciones ascendentes hacia la corteza prefrontal, la amígdala cerebral, el hipocampo, el tálamo y el hipotálamo, estructuras que participan en la modulación del afecto.
Desde el punto de vista molecular, la respuesta es mediada por receptores post-sinápticos ß1, presentes en regiones circunscritas del cerebro. En la terminal presináptica está localizado el receptor a2, que forma un sistema de retroalimentación negativo y detiene la liberación de noradrenalina cuando hay un exceso de la misma en la sinapsis.
Por su parte, los transportadores específicos de membrana (encargados de los fenómenos de recaptación selectiva) y las enzimas COMT (catecol ortometil transferasa) y MAO-A (monoamino oxidasa A), constituyen importantes mecanismos de control que previenen la estimulación noradrenérgica excesiva.
Serotonina, por su parte, es producida por células ubicadas en el núcleo dorsal del rafé, las cuales envían fibras ascendentes que hacen contacto con neuronas de la corteza prefrontal, el hipocampo, la amígdala cerebral, el tálamo y el hipotálamo.
Su actividad biológica es mediada en gran parte por receptores 5-HT2A post-sinápticos, mientras que los 5-HT1A funcionan como autorreceptores inhibidores localizados en la terminal presináptica. Como sucede con los circuitos de noradrenalina, existen procesos de recaptación mediados por transportadores específicos y degradación enzimática por medio de MAO-A.
Según los modelos actuales, en los pacientes deprimidos ocurre una disminución notable en la concentración de noradrenalina y serotonina, con pérdida de función de los receptores post-sinápticos. En etapas iniciales, aparecen fenómenos de compensación, que incluyen menor actividad de los autorreceptores inhibidores (lo cual favorece la liberación de neurotransmisores) e hipersensibilidad de los receptores post-sinápticos (que les permite responder aún con bajos niveles de neurotransmisor). Sin embargo, con el tiempo tales mecanismos se agotan y aparecen las manifestaciones clínicas.
|
Fármacos con actividad serotoninérgica |
|
|
MECANISMOS DE ACCION |
FARMACOS SEROTONINERGICOS |
|
Incremento en la síntesis de serotonina |
L-Triptófano |
|
Disminución del metabolismo |
IMAO A-Fenelzina, Tranilcipromina IMAO B-Selegilina |
|
Incremento de la liberación de serotonina |
Anfetamina Cocaina Fenfluramina Reserpina |
|
Incremento de la recaptación de serotonina
|
Antidepresivos tricíclicos ( Amitriptilina, Clomipramina, Imipramina, Nortriptilina, ...) ISRS ( Fluoxetina, Fluvoxamina, Paroxetina, Sertralina, Citalopram) Otros. Anfetamina, Cocaina, Dextrometorfan, meperidina |
|
Agonistas de receptores de serotonina |
Buspirona, LSD, Sumatriptan |
|
Incremento dela actividad serotoninégica |
Litio |
|
Agonistas dopaminérgicos |
Amantidina, Bromocriptina, Levodopa |
CLASIFICACIÓN POR INHIBICIÓN DE TRANSPORTADOR
(no por estructura química)
ISRSen inglés SSRI:
Inhibidores Selectivos de la Recaptación de Serotonina
Farmacodinamia
Se trata de la primera clase de fármacos psicotropos de diseño y cuya estrategia estaba orientada a sintetizar una serie de moléculas que presentaran alta afinidad por la bomba de recaptación de la serotonina, y baja afinidad por los múltiples neuroreceptores que se suponía que eran responsables de muchos de los efectos adversos de los ATC.
los fármacos de este grupo son estructuralmente muy diversos, lo que determina una farmacocinética muy variada.
Los ISRS presentan una reducida solubilidad en agua, por ello precisan de la unión a proteínas plasmáticas para ser distribuidos. La unión a proteínas plasmáticas es especialmente elevada para tres de ellos: la fluoxetina, la paroxetina y la sertralina, con valores superiores al 90% en todas ellas, mientras que la fijación de la fluvoxamina y ,especialmente, del citalopram es notoriamente inferior.
A pesar de la elevada fijación, los ISRS se distribuyen rápidamente en todos los tejidos por lo que las concentraciones plasmáticas resultan reducidas, siendo su volumen de distribución muy elevado.
Los ISRS son poco solubles en agua por lo que para ser eliminados precisan de un proceso metabólico hepático a traves del sistema microsomial .
Se trata de fármacos que bloquean la recaptación de un neurotrasmisor, la serotonina.
Actualmente, muchos especialistas los prefieren a cualquier otro antidepresivo de los demás grupos.
IRD en inglés DRI:
Inhibidores Selectivos de la Recaptación de Dopamina
IRNE o IRNA en inglés NRI:
Inhibidores Selectivos de la Recaptación de Noradrenalina
IRSN, en inglés SNRI:
Inhibidores Selectivos de la Recaptación de Serotonina y Noradrenalina
IRND, en inglés NDRI:
Inhibidores Específicos de la Recaptación de Noradrenalina y Dopamina
Afinidad a receptores presinápticos de la serotonina y/o noradrenalina, algunos inhiben también receptores serotoninérgicos postsinápticos.
En algunos de ellos como la mirtazapina, también inhiben la recaptación de Noredrenalina además de la Serotonina por inhibir el receptor presináptico de ambos neurotransmisores y produce el bloqueo de los receptores serotoninérgicos 5-HT2 y 5-HT3
Del bloqueo o desensibilización del receptor presináptico o receptor inhibidor, llamado así porque inhibe la liberación de la sustancia neurotransmisora a partir de haber alcanzado una cierta concentración en la sinapsis. También se le denomina autorreceptor porque, afincado en el cuerpo de la neurona presináptica y en sus dendritas, ejerce una acción autorreguladora sobre la liberación del neurotransmisor, y receptor somatodendrítico, por razón de su localización (cuerpo de las neuronas y sus prolongaciones dendríticas). La mianserina se distingue por facilitar el incremento de la tasa cerebral de noradrenalina mediante el bloqueo del receptor presináptico y entre los más modernos, la mirtazapina sobresale en este sentido por desarrollar una acción bloqueante sobre los autorreceptores o receptores presinápticos de la noradrenalina y la serotonina provocando el incremento de la liberación de ambos neurotransmisoresActúan sobre otros receptores o diferente mecanismo antidepresivo
Los antidepresivos más utilizados son los que actúan a través de la inhibición de la recaptación de un neurotransmisor, con lo que consiguen prolongar la actuación de este sobre el receptor postsináptico. Por ello, la clasificación que se atiene al efecto neuroquímico se centra en los medicamentos que actúan a través de la inhibición de la recaptación.
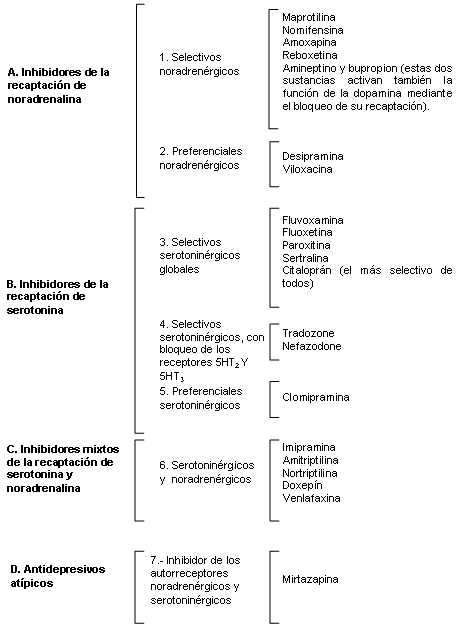
Por tanto, según nos muestra, con arreglo al efecto sobre los neurotransmisores se distribuyen los antidepresivos en siete grupos. Precisemos que el antidepresivo atípico por antonomasia, la mirtazapina, un derivado de la mianserina, que ya apuntaba las mismas acciones, es un agonista noradrenérgico y serotoninérgico, cuya acción se verifica sobre ambos sistemas mediante la inhibición de los autorreceptores respectivos, y como al mismo tiempo produce el bloqueo de los receptores serotoninérgicos 5-HT2 y 5-HT3 se agrega aquí la ventaja de evitar los efectos adversos originados por la estimulación de estos receptores: inquietud, irritabilidad, ansiedad, náuseas y disfunción sexual. Debido a su efecto antihistamínico, a causa del bloqueo de los receptores histamínicos H1 o H2, la mirtazapina produce sedación y favorece la instauración del sueño y alguna vez aumento de peso, efecto compartido con otros antidepresivos como el doxepín, la maprotilina y la amitriptilina. De los efectos secundarios indeseables producidos por la estimulación de los receptores 5-HT2 también se libran el trazodone y el nefazodone por ejercer una acción bloqueante sobre estos receptores. Una característica especial del bupropion, a causa de su acción estimulante sobre el sistema dopaminérgico, es acompañarse de una disminución de la tasa plasmática de prolactina.
Fuentes:
Efectos secundarios de los ISRS
Sobre el SNC: cefalea, nerviosismo, insomnio, somnolencia, ansiedad, temblor, mareo.Gastrointestinales: naúseas, vómitos, diarrea, anorexia, sequedad de boca.
Sexuales: anorgasmia, impotencia, retraso en la eyaculación (pueden mejorar con tratamiento con yohimbina o ciproheptadina).
Piel: rash cutáneo.
En sobredosis son más seguros que los ADT, producen un cuadro de agitación, temblor, náuseas, vómitos, taquicardia y convulsiones.
El síndrome serotoninérgico
Es un conjunto de síntomas causado por un exceso de serotonina. Se produce por la toma de fármacos utilizados en el tratamiento de enfermedades muy diversas, pero que tienen en común su capacidad de aumentar la liberación de serotonina en el cerebro y en otros órganos. También puede producirse por el uso de drogas (LSD, éxtasis y otras) y más raramente de extractos de plantas (ginseng, hierba de San Juan, etc.) y suplementos nutricionales (triptófano). Frecuentemente surge cuando se utiliza más de una de estas sustancias al mismo tiempo. Los fármacos más frecuentemente implicados son los antidepresivos y los analgésicos opiáceos (tramadol, meperidina, etc).
También se han descrito casos con sumatriptán, valproato, litio, selegilina, metoclopramida y otros de uso menos común. Algunos preparados anticatarrales también han sido implicados. Estos fármacos pueden potenciar los efectos de la serotonina, bien aumentando la síntesis de ésta (l-triptófano), bien inhibiendo su metabolismo (IMAOs), bien incrementando su liberación (MDMA, anfetamina, fenfluramina), inhibiendo su captación (inhibidores selectivos de la recaptación de serotonina como fluoxetina o sertralina, otros antidepresivos como venlafaxina, y también agentes como anfetamina, meperidina, dextrometorfano, nefazodona, etc.) o actuando directamente sobre los receptores de serotonina (buspirona).
Es un trastorno de gravedad variable. En algunos pacientes los síntomas son leves y transitorios pero puede ser grave. Se manifiesta principalmente por alteraciones mentales, hiperactividad autonómica y trastornos neuromusculares. Las alteraciones mentales pueden ser intranquilidad, agitación, confusión, desorientación y hasta coma. Entre los síntomas de hiperactividad autonómica destacan la fiebre, taquicardia, diarrea, vómitos, diaforesis y dilatación pupilar. Los trastornos neuromusculares más comunes son: temblores, mioclonías, rigidez, hiperreflexia y ataxia. Habitualmente el paciente mejora rápidamente tras suspender la medicación (la mayoría en las primeras 24 horas), pero la gravedad es muy variada y algunos precisarán ingreso en la unidad de cuidados intensivos. La mortalidad se estima cercana al 10%.
Tratamiento
Se basa en la supresión inmediata del fármaco o los fármacos responsables, en el control de la agitación y de la hipertermia, en el soporte vital y en la utilización de fármacos antagonistas serotoninérgicos, principalmente la ciproheptadina y la clorpromacina.
Fuentes:
Parámetros farmacocinéticos de los ISRS
|
Fluoxetina |
Fluvoxamina |
Paroxetina |
Sertralina |
Citalopram |
|
|
Absorción |
80% |
94% |
64% |
44% |
100% |
|
Tmax (horas) |
6-8 |
5 |
5 |
6-8 |
2-4 |
|
Vd (L/Kg) |
20-42 |
5 |
17 |
20 |
14 |
|
T1/2 (horas) |
48 |
15 |
10-16 |
26 |
33 |
|
T1/2metab. |
168 * |
-- |
-- |
62-104** |
|
|
Unión a prot.plas |
95 % |
77% |
94% |
99% |
50% |
* Metabolito muy activo. ** Metabolito muy poco activo
Farmacocinética de los ADT
La absorción oral de los ADT es rápida. Sólo el 50-60 % de la dosis oral llega a la circulación sistémica debido a la existencia de un importante metabolismo de primer paso hepático. Dada su gran liposolubilidad atraviesan con facilidad la barrera hematoencefálica y placentaria y pasan a leche materna. El volumen de distribución es de 10-30 l/Kg para las aminas terciarias y de 20-60 l/Kg para las secundarias. Se metabolizan en el hígado por glucuronoconjugación. La vida media oscila entre 10 y 70 horas según los distintos compuestos. Son necesarios entre cinco y siete días para alcanzar niveles plasmáticos estables. Existen grandes variaciones interindividuales en el metabolismo de estos fármacos, con considerables diferencias en las concentraciones plasmáticas estables a dosis idénticas. Sólo se ha descrito ventana terapeútica para la nortriptilina.
Farmacocinética de los IMAO
Los IMAO son bien absorbidos por vía oral, no se administran por vía parenteral. Su biodisponibilidad alcanza el 90%, aunque disminuye en presencia de alimentos y antiácidos. El pico máximo tras dosis única se alcanza en 1-2 horas tras su administración. Se unen a proteínas plasmáticas en un 50%. El volumen de distribución es variable entre los distintos fármacos. Atraviesan con facilidad la BHE y aparecen en leche materna. La metabolización es diferente para cada compuesto, pero en general, los derivados hidracínicos sufren un proceso de hidrólisis tras el cual son acetilados por la acetiltransferasa hepática. La acetilación está determinada genéticamente, pero se discute su importancia en relación a la respuesta terapéutica.
- Farmacocinética de los ISRS
-
En general se absorben bien tras administración oral, el 90% de la dosis pasa a circulación general. El pico máximo en plasma se alcanza a las 4-8 horas. La comida no interfiere con su absorción, incluso disminuye los efectos secundarios como naúseas y diarrea; en particular sertralina se recomienda administrarla con alimentos para asegurar óptimos niveles hemáticos, pues éstos se incrementan con la alimentación. Se metabolizan en hígado. La mayor diferencia entre los inhibidores selectivos de la recaptación de serotonina (ISRS) es su perfil farmacocinético, principalmente su vida media. El compuesto de vida media más larga es la fluoxetina (2-3 días) y su metabolito activo, la norfluoxetina (7-15 días). La desmetilsertralina es menos activa y selectiva que la sertralina, la vida media de estos compuestos es de alrededor de 66 y 25 horas respectivamente. La paroxetina y la fluvoxamina carecen de metabolitos activos. La vida media de paroxetina es de 20 a 24 horas. Fluvoxamina tiene una vida media de unas 15 horas, por lo que se recomienda fraccionar su dosis cuando se administran más de 150 mg/día.
Efecto sobre receptores de los ATC
M a-1 a-2 5-HT1 5-HT2 D2
Imipramina ++ ++ + - - -
Clomipramina ++ +++ + - - +
Desipramina + + + - - -
Amitriptilina +++ +++ ++ +- +- +-
Nortriptilina ++ ++ + +- - +-
Maprotilina + + + - - -
- Dosis de algunos Antidepresivos
- Dosis para el Trastorno de Pánico
- Bloqueo receptores de algunos Antidepresivos
- Inhibición recaptación
- Metabolismo de algunos Antidepresivos
Farmacodinamia de algunos antidepresivos afinidad a los transportadores según constante de disociación Kd, la cantidad máxima de fármaco en nM para unirse al 50% de los transportadores (menos valor más afinidad hay), y afinidad sobre receptores.
Para comparar de forma gráfica la afinidad de diferentes antidepresivos ir a --> búsqueda taxonómica de esta web.
Gráfico: Valores la tabla de abajo.
Nombre:
Leyenda
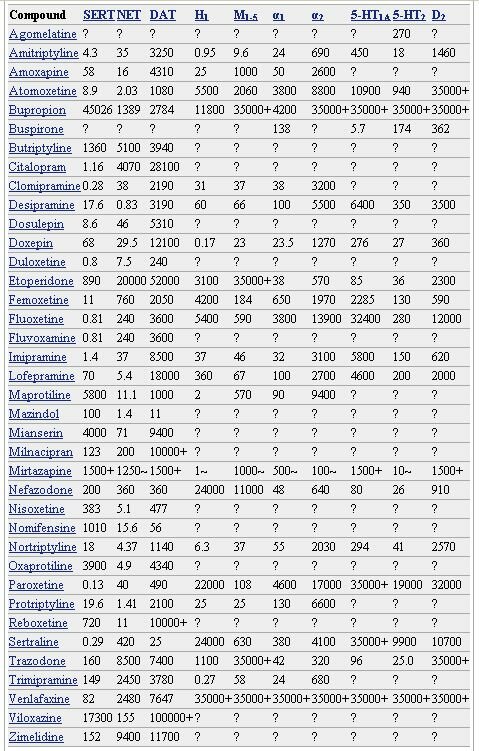
Los valores anteriores se expresan como constantes de disociación de equilibrio Kd. Debe tenerse en cuenta que menos es más. SERT, NET y DAT corresponden a las capacidades de los compuestos que inhiben la recaptación de la serotonina, la noradrenalina y la dopamina, respectivamente. Los demás valores se corresponden con su afinidad por los receptores diferentes.
Comparación de antidepresivos por selectividad de inhibición del transportador de la noradrenalina NET o serotonina SERT
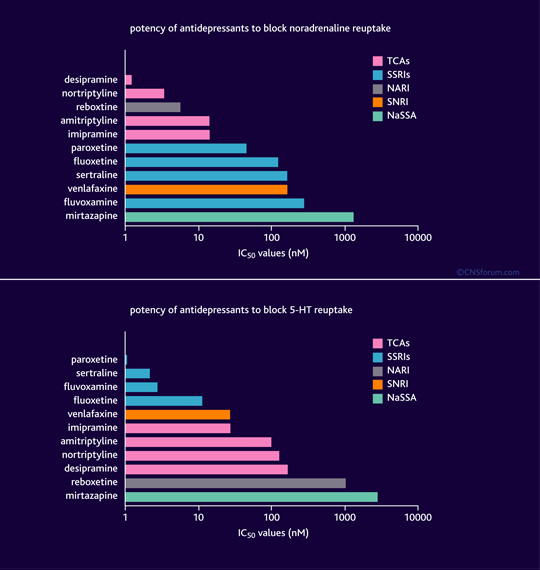
Los diferentes tipos de antidepresivos inhiben la recaptación de noradrenalina y 5-HT con diferente potencia (valor de IC50, inhibidor de la actividad al 50%, bajo condiciones definidas). Cuanto menor sea el valor de IC50, más potente es la droga. los antidepresivos tricíclicos de la clase aminas secundarias (ATC), como la desipramina y la nortriptilina, son relativamente inhibidores selectivos de la recaptación de noradrenalina. Por ejemplo, desipramina es aproximadamente 150 veces más potente como inhibidor de la recaptación de noradrenalina (IC50 = 2) que de la reabsorción de 5-HT (IC50 = 300). In vitro, los ATC aminas terciarias, como la amitriptilina y la imipramina, son ligeramente más potentes inhibidores de la recaptación de la noradrenalina que la reabsorción de 5-HT, sin embargo, no muestran ninguna selectividad en vivo. Como su nombre implica, inhibidores de la recaptación de noradrenalina (INIA) y los inhibidores selectivos de la recaptación de serotonina (ISRS) son inhibidores selectivos de la recaptación de noradrenalina y 5-HT, respectivamente. Los ISRS paroxetina inhibe la recaptación de 5-HT (IC50 = 1) cerca de 70 veces más potente que la recaptación de noradrenalina (IC50 = 70). Aunque clasificado como un 'no selectivo' inhibidor de la recaptación, la venlafaxina in vitro es un bloqueador más potente de la reabsorción del 5-HT que la recaptación de noradrenalina. La mirtazapina es un inhibidor muy débil, tanto en la noradrenalina y de la recaptación de 5-HT. Ejerce sus efectos por antagonismo α2-adrenérgicos.
Fuente:
Comparación de Antidepresivos según bloqueo Receptores
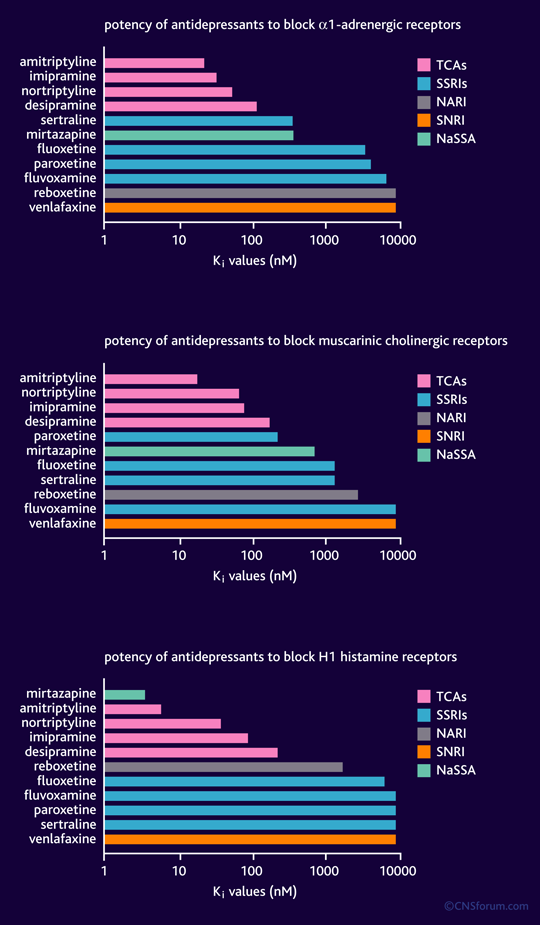
Los efectos secundarios producidos por muchos de los fármacos antidepresivos se derivan de su capacidad para bloquear los receptores colinérgicos muscarínicos, los receptores H1 de histamina y los receptores α1-adrenérgicos. La afinidad (Ki) de un medicamento para un receptor específico se define como la concentración de fármaco necesaria para ocupar el 50% de los receptores disponibles, cuanto menor sea el valor de Ki, más potente está bloqueado el receptor. Muchos antidepresivos bloquean los receptores colinérgicos muscarínicos causan efectos secundarios como sequedad de boca, visión borrosa, estreñimiento y retención urinaria. Los antidepresivos tricíclicos (ATC) como una clase que bloquean estos receptores con mayor potencia que otros tipos de antidepresivos, y todos ellos están asociados con estos efectos secundarios, hipotensión postural se asocia con el bloqueo de los receptores adrenérgicos α1 y este efecto se ve a menudo con los ATC debido a su alta afinidad a estos receptores. La histamina H1 el bloqueo de los receptores provoca sedación y somnolencia. Dada la alta afinidad de los receptores H1 de mirtazapina no es de extrañar que muchos pacientes al tomar este medicamento informen somnolencia y sedación. Estos efectos secundarios no se observan frecuencia con los transportistas selectivos de la recaptación de 5-HT, reboxetina y venlafaxina debido a la baja afinidad a los receptores H1.
Fuente:
EL CITOCROMO P450, SU PAPEL EN EL METABOLISMO DE LOS ISRS y LAS INTERACCIONES.
Los sistemas enzimáticos responsables de la biotransformacion de los ISRS están situados en su mayoría en la fracción microsomal del retículo endoplasmático liso de las células hepáticas. La mayoría de estas reacciones oxidativas son llevadas a cabo por una gran grupo de isoenzimas denominados Citocromos P-450. Hay que señalar tres aspectos importantes:
a) Los enzimas se agrupan en familias y subfamilias En humanos las más importantes son cuatro: CYP1A2, CYP2C, CYP2D y CYP3A. Cada medicamento es metabolizado de forma preferente por enzimas de una de dichas familias.
b) Existencia de polimorfismo genético. El gen que regula la expresión de un determinado enzima del CIT-P450 puede expresarse en forma de dos fenotipos: metabolizadores normales y metabolizadores lentos. Cuando el porcentaje de una población que expresa el fenotipo minoritario supera al 1 %, se dice que es un gen polimórfico. Genes polimórficos han sido demostrados en varias familias de CIT-P450, lo que implica que un % de la población eliminirá muy lentamente el fármacos y el riesgo de toxicidad o de efectos secundarios es mayor.
c) Inhibición e inducción enzimáticos. Determinados medicamentos pueden actuar con inhibidores enzimáticos enlenteciendo los procesos metabólicos de los enzimas del CIT-P450, mientras que otros medicamentos son inductores enzimáticos, acelerando las reacciones. La mayoría de los ISRS son inhibidores enzimáticos de diferentes familias del CIT-P450 (tabla 2), por lo que sus interacciones potenciales de los ISRS son muy elevadas.
EL CITOCROMO P450 HEPATICO: Polimorfismo

Fuente:

- Otra gráfica con más interacciones de familias de enzimas
- Inhibición P450 enzimática de los Antidepresivos
Resumen
Basándose en una reciente revisión, la presente nota aborda el tema de la variabilidad en el metabolismo y repuesta a las drogas desde la perspectiva de la práctica ambulatoria. El efecto clínico deseado por los médicos al prescribir una droga solamente se produce entre el 25 al 60% de los casos, y con más efectos adversos que los deseados. La variabilidad de la respuesta está determinada por múltiples mecanismos, incluyendo factores genéticos, ambientales y otros relacionados con las enfermedades. Se describe dentro de los factores metabólicos al conjunto de enzimas denominado citococromo P450, importante responsable del metabolismo de drogas, así como también su significancia clínica. Se describen las drogas que en la práctica habitual son metabolizadas por la familia del citocromo P450 y su implicancia clínica.Botargues M. Nota Farmacológica: Variabilidad en el metabolismo de las drogas y su importancia clínica. Evid. Actual. práct. ambul. 2005;8:112-114.
Esta nota está basada en una revisión publicada recientemente en la revista New England Journal of Medicina1. Se destacan aquellos datos de interés en relación con la práctica de atención ambulatoria cotidiana.
Los médicos prescribimos drogas para lograr un efecto clínico. La respuesta clínica es diferente entre los pacientes, lo cual nos lleva a modificar las dosis para optimizar las respuestas. El efecto clínico deseado se produce en un 25 a 60% de las veces, y a su vez la incidencia de efectos adversos es mayor que la deseada (en EE.UU. se estiman más de 2.000.000 en un año, con 100.000 muertes por drogas en ese período). La variabilidad de la respuesta está determinada por múltiples mecanismos, incluyendo factores genéticos, ambientales y otros relacionados con las enfermedades. Uno de los factores del metabolismo de las drogas más conocido y estudiado es el que se relaciona con el citocromo P450. El mismo es un conjunto de enzimas microsomales encargadas de la biosíntesis y metabolismo de compuestos endógenos como esteroides lípidos y vitaminas, además de alimentos y compuestos ambientales. Tiene la particularidad de reducir o alterar la actividad farmacológica de muchas drogas y facilitar su eliminación. En conjunto dan cuenta de más del 80% del metabolismo oxidativo de las drogas y de la mitad de la eliminación global de las drogas usadas comúnmente.
¿Cómo se clasifican las enzimas del citocromo P 450?
Ejemplo CYP 2D6*1a
El número corresponde a la familia, determinada por una característica bioquímica (similitudes en la posición del aminoácido). La letra corresponde a una subfamilia. Luego, un número identifica a una enzima individual dentro de la subfamilia. El asterisco * y un número y una letra por cada se asigna a cada variante genética2.Se han identificado 57 genes en humanos relacionados, y existen pocas proteínas de las familias CYP 1, 2 y 3 que contribuyen al metabolismo de las drogas.
La CYP 3A es la familia mas importante, es abundante en el hígado y en los enterocitos del epitelio del intestino delgado, da cuenta de casi la mitad de las enzimas del citocromo P450 y tiene la habilidad de metabolizar una multitud de drogas químicamente no relacionadas de casi cualquier clase de drogas. Su actividad puede variar entre los miembros de una población dada, pero su distribución es continua y unimodal*. Esto sugiere que múltiples genes están involucrados en su regulación pero que los factores genéticos individuales juegan un rol menor.
¿Qué implicancias clínicas tienen?
Luego de la administración oral de una droga, el metabolismo de primer paso por el citocromo P450 puede reducir el porcentaje de droga que alcanza la circulación (influyendo en la biodisponibilidad). Hasta un 40% de las drogas usadas comúnmente tienen menos del 50% de biodisponibilidad por metabolismo de primer paso o por absorción limitada. Ver cuadro 1.Cuadro 1 Ejemplos de drogas que se metabolizan por vía del citocromo P450, que tienen una baja biodisponibilidad y están sujetas a interacciones de primer paso hepático.
Amiodarona, amitriptilina, aspirina, bromocriptina, codeína, ciclosporina, diclofenac, diltiazem, imipramina, labetalol, losartan, lovastatina, simvastatina, morfina, metoprolol, propanolol, omeprazol, espironolactona, verapamilo, venlafaxina.
Las diferencias en el metabolismo hepático e intestinal dan cuenta de diferentes efectos clínicos de las drogas, con la posibilidad de producir efectos adversos. La inducción o inhibición de la actividad de la familia CYP 3A puede aumentar o disminuir la función de la misma (provocando una disminución y aumento de los niveles séricos de la droga respectivamente) con un rango de variabilidad de hasta 400 veces. Esto no se traslada en forma directa al efecto clínico que también depende de la relación entre concentración y respuesta. Si esta variabilidad no es bien comprendida puede acarrear problemas de dosificación e interacciones. Por ejemplo: la ciclosporina es sustrato del citocromo P450. La dosis debe reducirse un 75% cuando se administra conjuntamente con ketoconazol (inhibidor), siendo un efecto tan predecible que podría ser usado para disminuir el costo del tratamiento prolongado con el inmunosupresor. Por el contrario, la rifampicina requiere que se aumente la dosis de ciclosporina ya que actúa como inductor.3 En la tabla 1 se describen las drogas más usualmente involucradas en el metabolismo del citocromo P450.
El jugo de pomelo es un buen ejemplo práctico para la clínica habitual: un solo vaso puede inhibir la actividad de la CYP3 A ubicada en el intestino por 24 a 48 hs, quizás sin afectar la actividad de la CYP 3 A ubicada en el hígado y sin modificar la vida media de la droga “interactuante”. El efecto es rápido cuando se ingiere uno o dos vasos, pudiendo producir un pico sérico de hasta tres veces el valor habitual. La ingesta diaria de jugo de pomelo está contraindicada en pacientes que reciben drogas metabolizadas por esta vía (ver tabla 1). Se ha demostrado que la asociación de la ingesta habitual de jugo de pomelo y el bloqueante cálcico felodipina provoca mayor caída de la presión arterial, aumento de la frecuencia cardíaca y efectos vasodilatadores adversos (como “flushing”) que la administración de la droga con agua. Esto no sucede con los otros bloqueantes cálcicos usados más comúnmente como la amlodipina o el diltiazem.
Fuentes sobre interacciones farmacológicas:
CÁLCULO DE LOS PARÁMETROS FARMACOCINÉTICOS EN EL MODELO MONOCOMPARTIMIENTAL
6 meses para responder posts antiguos
¡Queremos tu opinión!
Si pregunta sobre este fármaco revise antes estos dos enlaces en particular
Ahora ya puede entender el prospecto y la ficha técnica


